


という方に向けて、本記事ではリハビリ、理学療法士の情報収集の意味、意図、解釈の仕方を解説していきます。

情報収集でよくありがちな失敗
情報の種類、意味、解釈を知る前に、先に情報収集でよくありがちな失敗をご紹介していきます。
患者の体調を気にせずに行う。

入院直後は不安になります。
- しんどい…
- この先自分はどうなるんだろう。
- 良くなるのかな?
など前向きになれないですよね。
そんなときにガツガツ質問攻めされると誰だって良い気にはなりません。
信頼関係を壊さないためにも、患者さんの精神状態をよく観察して、初日などでは重要な質問だけして、あとはリラックスできるような会話を行いましょう。
情報収集しすぎる

「情報があればあるほど、良いリハビリができる!」と思ってしまいますが、過度な情報収集は患者に嫌悪感や不信感を抱かれる可能性があります。
信頼関係を築けていないのに、いきなり何でもかんでも質問すれば、誰だってイヤになりますよね。
人によってプライバシーの領域は様々であり、初日で全ての情報が必要なわけありません。
情報収集はあくまで自然な会話で行って、少しずつ信頼関係を築きながら行う必要があります。
話され過ぎて時間がなくなる

基本的に人間は自分の話を聞いてほしい生き物です。
必要な情報を収集するつもりが、どんどん話がずれてしまい気がつけばリハビリの時間が終わっていたということもあります。
限られた時間で必要な情報収集するために自然と会話を切ったり、うまく会話の舵を切れるようにしましょう。
情報収集項目の種類、意味を解説

情報収集は大きく下記の3つにわけられます。
- 一般的情報
- 医学的情報
- 社会的情報
情報収集の手段は、患者本人、家族、多職種から直接情報収集するものカルテからによるものにわけられます。
カルテに載っていない情報に関しては、基本的には患者、家族、多職種から情報収集していきましょう。
次に一般的情報、医学的情報、社会的情報をそそれぞれ情報の種類と意味、解釈を解説していきます。
一般的情報

- 氏名・性別・年齢
- 身長・体重・BMI
- 保険の種類
- 介護認定
- 利き手
- 主訴、Needs、Hope、Demand
氏名・性別・年齢
解説するまでもありませんが、氏名、性別、年齢は重要です。
もし、同じ病院、施設内に同姓同名がいる場合は、周囲に注意喚起しましょう。
身長・体重・BMI
体重、BMIは太り過ぎ、痩せすぎ等を評価できます。
特に糖尿病などの生活習慣病、または低栄養などの患者さんは意識する必要があります。
体重・BMIの指標が重要な場合、入院前からどのように変化しているのか経過を追えるようにしましょう。
BMI=BMI = 体重kg ÷ (身長m)2
公的医療保険の種類
保険の種類はリハビリにあまり関係ありませんが、種類くらいは知っておいた方が良いでしょう。
公的医療保険の種類
- 国民健康保険
- 後期高齢者医療制度
- 全国健康保険協会管掌健康保険(協会けんぽ)
- 組合管掌健康保険
- 共済組合
介護認定
介護認定とは、介護が必要と判断される場合に認定されるもので、要支援1、2、要介護1~5までの7段階あります。
それぞれ数字が増えるほどに介護が必要で使用できる介護サービスが増えます。

入院時の介護度と現在の身体機能を知ることでどれくらい身体機能が低下したのかイメージしやすくなります。
短期・長期目標を立てる時にも参考にできます。
利き手
主な疾患が脳卒中片麻痺などの場合、利き手の情報は重要となってきます。
場合によっては移乗しやすいようにベッドの向きを変えたり、利き手の矯正も必要となりますので予め聞いておきましょう。
主訴、Needs、Hope、Demand
主訴、Needs、Hope、Demandは下記のようにわけられます。
- 主訴:患者が一番もっとも苦痛に感じている症状で言葉で表現されたもの
- Needs:客観的に患者に必要と思われること
- Hope、Demand:患者が思う希望、要求、最終的な目標や理想の姿
主訴、Needs、Hope、Demandについては、下記記事で詳しく解説しています。
医学的情報

医学的情報は、主にカルテから得る情報が多いです。
順に解説していきます。
- 診断名
- 現病歴
- 既往歴
- 合併症
- 手術歴・保存治療歴
- 服薬情報
- 血液検査
- 前院でのサマリー
診断名
医師が診断したもので、治療対象となる疾患です。
リハビリ職としては、症状、リスク、一般的に勧められているリハビリ内容を把握しておきましょう。
一般的に勧められてるリハビリ内容は、疾患のガイドライン、教科書やJ-stageなどで検索して学習しておきましょう。
例
筋萎縮性側索硬化症は一般的に過度な筋トレは禁忌とされているので、筋トレは疲労感のない範囲で低負荷で行う。
現病歴
現在患っている疾患です。
現病歴疾患の影響が小さい場合、治療対象から無視されることもあります。
場合によっては、診断疾患よりも現病歴の疾患の方が悪影響を与えている場合もあります。
既往歴
これまでにかかった疾患です。
原則として既往歴は過去に罹患した病気で現在は治癒しているものを指します。
治療対象にはならないことが多いですが、ADLに大きく影響してくるものもあるので意識する必要があります。
(例:既往歴に脳出血(右中大脳動脈付近)があるが、後遺症が残っており、生活に影響がある。)
合併症
診断名、現病歴によって2次的に起こっている疾患、症状です。
動作に大きく影響を及ぼす可能性が高いため、必ず知っておく必要があります。
ポイント
糖尿病合併症:糖尿病神経症、糖尿病網膜症、糖尿病腎症・・・など
手術歴、保存治療歴
過去に手術をしたかどうか、もしくは手術をせずに保存的治療を行っているかがわかります。
主に身体機能面の把握もしくは、リスクを把握する際に必要です。
例
手術歴に全人工股関節置換術のある場合は、脱臼するリスクがあると把握
服薬情報
現在、何を服薬しているかがわかります。
リハビリでは主に下記の2つを把握しましょう。
- 副作用は何か?
- リハビリ中に起こり得るリスクは何か?
また、必要に応じて服薬による効果を情報共有する必要があります。
例
パーキンソン病に対するLドパ薬の効果など。
血液検査
血液検査の結果です。医師の判断に基づいて必要に応じて検査されます。
起こり得るリスクを予測したり、アセスメントに応用します。
例
- 血小板数が基準より低い場合には、血液凝固しづらいため、出血した場合、止血に時間がかかる。外傷はいつも以上に気をつける。介助に気をつける。
- カリウムの濃度が高ければ、不整脈を起こしやすい。
- 赤血球数が低い場合、めまい、息切れ、起立低血圧症などの貧血症状が起こりやすい。
- アルブミンが基準より低い場合は、低栄養なため負荷に耐えられない可能性があり、筋トレをしても筋力がつかない可能性が高い。
前院でのサマリー
前院でのサマリーは、身体状況の経過、病棟の生活、リハビリの進捗状況等など様々な情報が得られます。
現在の状態までどれくらいの期間を得て、どのようなリハビリを実施したかを知ることで目標を立てやすくなったり、予後予測が可能になります。
例
- トイレの際にナースコールを押すように指導するも、押さずにトイレに行き何度も転倒している。→当院でも転倒を繰り返しそう。ポータブルトイレを置いた方が良さそうだな。
- 入院して1週間でトイレが自立、2週間で移乗自立→かなり順調だ。1ヶ月後に歩行自立いけるかもしれない。
- 前院では易怒性があり、リハビリに対して積極的に取り組んでくれなかった→声掛けなどを検討したほうが良いかもな。リハビリで易怒性にならずにコミュニケーションできる方法がわかったら他職種に情報共有しよう。
社会的情報

社会的情報は基本的に患者またはキーパーソンから情報収集することが多いです。
情報収集することで目標設定やより個別性の高い運動プログラムが立案できます。
- 生活歴、社会歴
- 家族構成(キーパーソン)
- 趣味
- 職業
- 経済状況
- 住環境と周辺環境
- 入院前に使用していた医療、福祉、介護サービス
生活歴、社会歴
主にADL、APDLなど、どのような社会生活をしていたかを把握することで、目標設定やリハビリプログラムの参考にすることができます。
リハビリサマリーに記載している場合もありますが、詳細を知るには本人もしくはその家族に情報収集しましょう。
家族構成(キーパーソン)
家族構成は主に◎、△、□などで記載されている図で表されます。
- ▢=男性
- 〇=女性
- ◎=本人(男性の場合は二重四角の場合あり。)
- 黒塗り=死亡
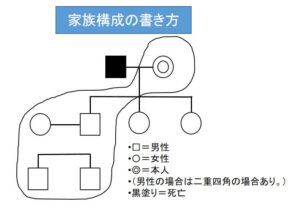
画像は、夫が亡くなっており、子供3人のうち、長男と同居しているということがわかります。
家族構成を把握する上で一番重要なことは、キーパーソンは誰なのかを必ず把握することです。
キーパーソンは医療従事者との連絡窓口で、リハビリではキーパーソンに情報収集やリハビリの進捗状況の報告、介護指導を行うことが多いです。
キーパーソンが日中働いている場合は、何時ぐらいに連絡をした方が良いのか予め聞いておきましょう。
また家族間で複雑な関係の場合もあります。(虐待、不倫、疎遠・・・)
そのような場合はチーム内で必ず情報共有しておきましょう。
趣味
高齢者の場合、その趣味を継続できるかで大きく予後が変わる可能性もあります。
そのため、できる限り趣味を継続できるようなプログラムを組み立てる必要もあります。
例
趣味が絵画で、絵画仲間と社会的交流がある場合、筆が持てないことで生きがいが消失し、社会的に孤立する可能性がある。
職業
復職を視野に入れる場合、リハビリプログラムや目標の参考にすることができます。
- その職業において必須となるADL能力の把握
- 障害が残る場合、その職場は環境調整が可能なのかを把握
- 職場復帰ができなかったとしても、前職の経験を活かせる仕事はないのか患者と検討する
なども考える必要があります。
経済状況
経済状況は 基本的にリハビリには影響はしませんが、最低でも生活保護かどうかは把握しておきましょう。
脳卒中で下肢装具を作成する際に何十万と一括で支払う必要があるので、装具を作成する可能性が高い方は早めに説明しておいた方が良いです。
後ほど説明しますが、病院などでケースワーカーがいる場合、患者に直接経済状況を聞くよりもケースワーカーに聞いたほうが無難です。
経済的に裕福な場合、在宅復帰にあたり保険外サービスや家事代行サービスも視野に入れることができるのでかなり有利です。(お金の力はすごい)
住環境と周辺環境
カルテには記載がないので、基本的に本人、もしくはキーパーソンに情報収集する必要があります。
- 一戸建て?マンション?
- バリアフリー?
- 玄関は上がり框?
- 寝具はベッド、布団?
- トイレ、お風呂に手すりがついている?
- リビングと自分の部屋は何階?
- 階段昇降する必要がある?
- 近所のスーパーはどれくらいの距離?
退院後に必要な動作を把握して、リハビリプログラムに落とし込んでいきましょう。
入院前に使用していた医療、福祉、介護サービス
入院前に使用していた医療・福祉・介護サービスを把握することで、在宅での生活がイメージしやすくなり、リハビリプログラム、目標設定に活かすことができます。
例えばヘルパーを毎日利用していたら、部屋の掃除などAPDLは気にすることはないかもしれません。
また朝、昼などは介護弁当を配達されていたとしたら、炊事をする必要がないですし、食事からの栄養面も大きく偏る可能性も低そうですね。
介護サービスを知ることで目標を達成するための優先事項にたどり着きやすくなります。
他職種情報のコツと内容
他職種情報収集のコツは下記の3つです。
- 相手に気遣う姿勢を見せる
- 聞きたいことを明確にしておく
- 傾聴する姿勢を見せる
他職種は基本的に忙しいので、声を掛ける際は「お忙しいところすいません、いまお時間宜しいでしょうか?」と気遣う姿勢を見せ、質問はハッキリと端的に。
質問に答えてくれたなら、しっかりと目を見て傾聴し、必要であればメモをしましょう。
そして、あなたが実習中の場合は、必ず担当教官に許可を得てから話しかけましょう。
あくまで医局、看護部は別の部署になります。実習生なのに許可無く他部署に話し掛けにいくとトラブルの原因にもなりかねないので、必ず担当教官教官に許可を得てから話しかけましょう。
- 医師
- 看護師
- 作業療法士
- 言語聴覚士
- ソーシャルワーカー
- 病棟介護士
- ケアマネジャー
医師への情報収集
基本的に医師はいつも忙しいので話しかけづらいですよね。
リハビリに興味のない&重要視していない医師の場合はお粗末に扱われる可能性が高いです。
中にはリハビリテーションとチーム医療の重要性を理解している医師もいます。その場合はきっと優しく接してくれます。
勇気を出して話しかけてみましょう!
医師への情報収集項目
- 予後予測
- チーム内目標
- 画像初見(X線画像、CT画像、MRI)
- リスク:血圧の上限下限、脱臼肢位、荷重量・荷重制限、リハビリ中などに予想される体調変動・症状、運動負荷量。
看護師への情報収集
リハビリ時のときしか患者を見ていないセラピストと比較して、看護師は長時間の生活を観察できます。
看護師にはADL面での情報収集がメインとなりますが、リバビリが「できるADL」を見ているなら、主に看護師は「しているADL」を見ています。
看護師が見ているADL能力こそ、その患者さんにとっての真のADLです。
リハビリではできるのに、病棟生活ではできないのはなぜだろう?と考えるキッカケにもなります。
日頃から看護師とはコミュニケーションを取るようにしましょう。
看護師への情報収集項目
- 病棟内ADL全般(しているADL):FIM項目全般。
- 夜間の様子
- 服薬管理
- 認知能力
- 本人のキャラクター、性格、家族との連絡
病棟介護士
病棟介護士の介助量は、在宅、転機先での介助者の介護量の目安となる事が多いです。
現在介護を行う上でどこが問題となっているかなど情報収集しましょう。
病棟介護士への情報収集項目
- 病棟内ADL全般(しているADL):FIM項目全般。
- 夜間の様子
- 認知能力
- 本人のキャラクター、性格、家族との連絡
作業療法士
他職種の中では一番情報収集しやすいのではないでしょうか。
作業療法士は、主に整容、食事などのセルフケア項目などが中心となります。
作業療法士への情報収集項目
- ADL(できるADL):食事、整容、清拭、更衣、トイレ動作、排泄コントロール
- 上肢・手指能力
- 自助具の必要性
- 精神面での評価(認知症スケール等)
言語聴覚士
言語聴覚士は主に言語やコミュニケーション、嚥下能力を中心として情報収集しましょう。
言語療法士への情報収集項目
- ADL(できるADL):コミュニケーション、社会的交流、問題解決、記憶
- 嚥下障害
- 構音障害
- 高次脳機能障害
- コミュニケーション能力等
医療ソーシャルワーカー
社会福祉士や精神保健福祉士などの資格を持つ医療機関で働いている方たちを医療ソーシャルワーカーと呼び、略して「MSW」とも呼ばれています。
主に入院中の患者や家族の悩みや問題解決を図るために医療機関や転機先などの調整や連携を行います。
他にも社会復帰援助、経済的問題等の解決、地域ケア会議などの参加による地域活動など、医療ソーシャルワーカーの仕事は多岐に渡ります。
- ADL(できるADL):コミュニケーション、社会的交流、問題解決、記憶
- 嚥下障害
- 構音障害
- 高次脳機能障害
- コミュニケーション能力
ケアマネジャー
ケアマネジャーとは、介護サービスを調整する役割を持つ職種です。
患者さんの生活に何の介護サービスが必要化を検討して介護プランを組み立てます。
基本的に病院にはケアマネジャーはいませんが、カンファレンスなどでケアマネジャーが来院される場合があります。
その場合、退院後に予定している介護サービスを聞くことで、転機先での生活をイメージすることができます。
まとめ

リハビリで重要な情報収集をまとめました。
チームで良い治療を行おうとすると、必要な情報は多岐に渡ります。
患者さん、家族、他職種にストレスがなく、円滑に情報収集できるよう日頃から意識する必要があると思います。


