こんにちわ。理学療法士のシロマツと申します。
変形性股関節症に関する原因、病態などの基本的なことから、リハビリ・運動療法をまとめました。
おすすめ参考書
著者が整体院の先生ですが、監修は医師という珍しい本です。
わかりやすく写真付きで運動プログラムが紹介されています。
非常に実践的で良い本です。股関節痛に悩んでいる方におすすめです。
医療従事者向けですが、変形性股関節症のリハビリ・理学療法を極めた1冊です。
変形性股関節症の内容が網羅されており、評価・リハビリ・臨床思考過程などの内容が盛りだくさんです。
股関節の機能解剖
変形性股関節症の前に、股関節についてサクッと理解しましょう!
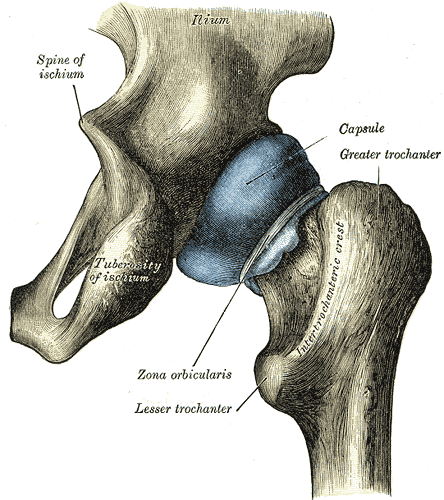
股関節は、骨盤の寛骨臼と呼ばれる受け皿と大腿骨頭で構成されています。
寛骨臼が大腿骨頭の約半分をスッポリと覆い被さっているので、肩関節と比較して脱臼し辛い関節です。
股関節は身体の重心に最も近い関節なので、しっかりと頑丈でなければいけません。
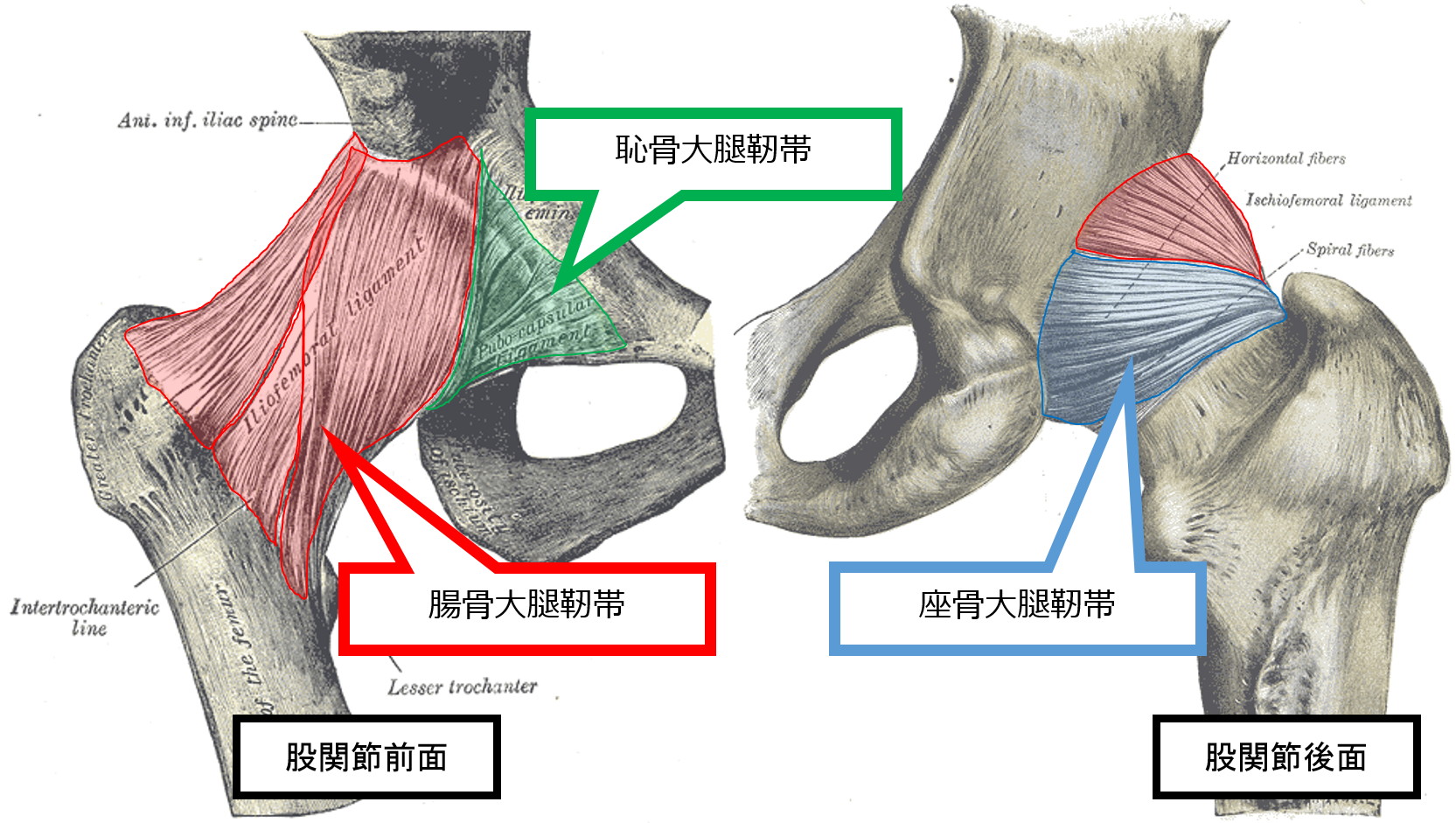
そのため、股関節は、3つの強固な靭帯で覆われています。(腸骨大腿靭帯、座骨大腿靭帯、恥骨大腿靭帯)
股関節は他にも多くの組織で構成されています。
- 筋膜、筋、腱、靭帯
- 滑液包、滑膜、関節唇
- 軟骨、骨
これらの組織は軟骨以外、すべて痛覚(痛みの神経)によって支配されています。
軟骨が無くなかったら、痛みを生じるのも簡単に想像できますね!

変形性股関節症の原因
変形性股関節症とは、加齢や何らかの機械的なストレスによって、関節軟骨が摩耗し、股関節の機能障害になってしまう疾患です。
変形性股関節症は一次性と二次性の2種類にわけられます。
- 一次性:原因が明確ではない
- 二次性:何らかの疾患が原因
一次性の変形性股関節症の要因は、加齢、人種、性別、肥満、労働、運動などがあり、慢性的に症状が進行します。
一方、二次性の主な原因は、先天性疾患や外傷など多岐にわたります。
- 先天性股関節脱臼
- 臼蓋形成不全症
- 化膿性股関節炎
- ペルテス症
- 大腿骨頭すべり症
- 大腿骨頭壊死症
- 慢性関節リウマチ
変形性股関節症は先行疾患によるものがほとんどで、日本では、この二次性が80%を占めています。
股関節疾患がある場合、大腿骨頭と関節面がうまく適合せず、大腿骨頭の一部にのみ荷重が集中してしまうため、関節軟骨が摩耗しやすくなるためと思われます。
股関節の関節軟骨について
ここで、簡単に関節軟骨について解説しますよ!
人間の関節軟骨は、3種類あります。
- 硝子軟骨
- 繊維軟骨
- 弾性軟骨
そのうち、股関節の軟骨は硝子軟骨で、主にコラーゲンなどの水分が豊富な軟骨細胞により構成されます。
文字通り硝子軟骨は硝子のように表面が滑らかで、厚さは2〜4mm程度しかありません。
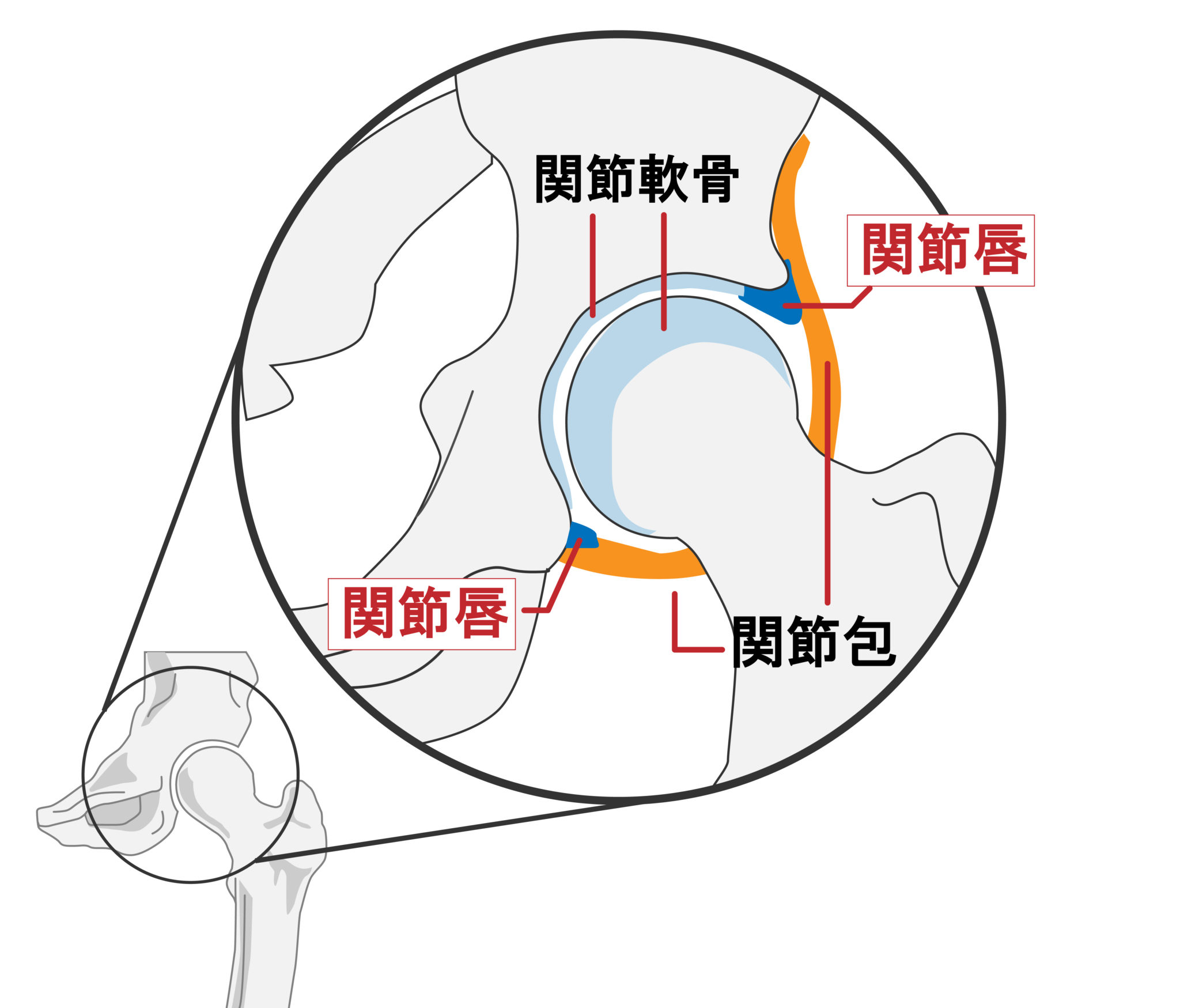
硝子軟骨は、関節面との間に生じる摩擦が非常に少ないので、股関節の円滑な運動を可能にしています。
関節軟骨は、血管・神経・リンパ管などがないため、損傷や欠損してしまった際には修復はほぼ期待できません。
実際には修復されたとしても、その部位は、繊維軟骨に置き換わります。
繊維軟骨は、硝子軟骨と比較して表面がザラザラしており、関節面との摩擦が大きくなります。
なので軟骨の摩耗がさらに増大して、最終的には関節機能の低下に繋がります。
近年、ips細胞などから、硝子軟骨を再生する研究も行われいますので、すでに硝子軟骨が摩耗している方は、今後の再生医療に期待していいかもしれませんね。

診断

変形性股関節症は、主にX線所見や身体所見により診断されますよ!
まずはX線所見から解説していきます。
X線所見
変形性股関節症では、主に4つの変化が見られ、重症化に伴って上から順に進行します。
X線所見のポイント
- 関節裂隙の狭小化
- 硬化像
- 骨棘の形成
- 骨嚢胞形成

上記の状態+身体症状から、病期分類を判断していきます。
変形性股関節症の病期分類
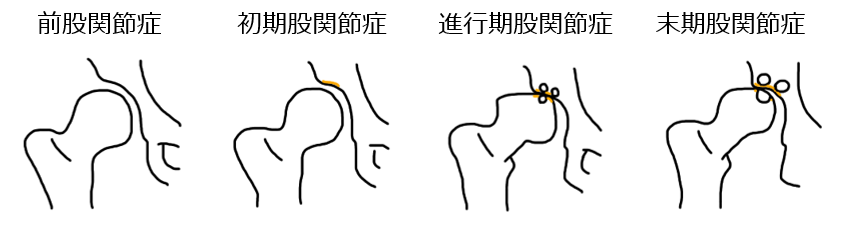
- 前股関節症:関節列隙は保たれており、骨硬化像などの変化はない。疼痛が時々出現。
- 初期股関節症:関節列隙の僅かな狭小化。荷重域の骨硬化を認める。持続的な疼痛が出現。
- 進行期股関節症:関節列隙は明らかに狭小化。骨頭扁平化、骨棘形成を認める。更に疼痛が持続、ADL障害が見られる。
- 末期股関節症:関節列隙は消失、骨棘、骨嚢胞も認める。安静時疼痛が出現。ADLが著明に制限される。
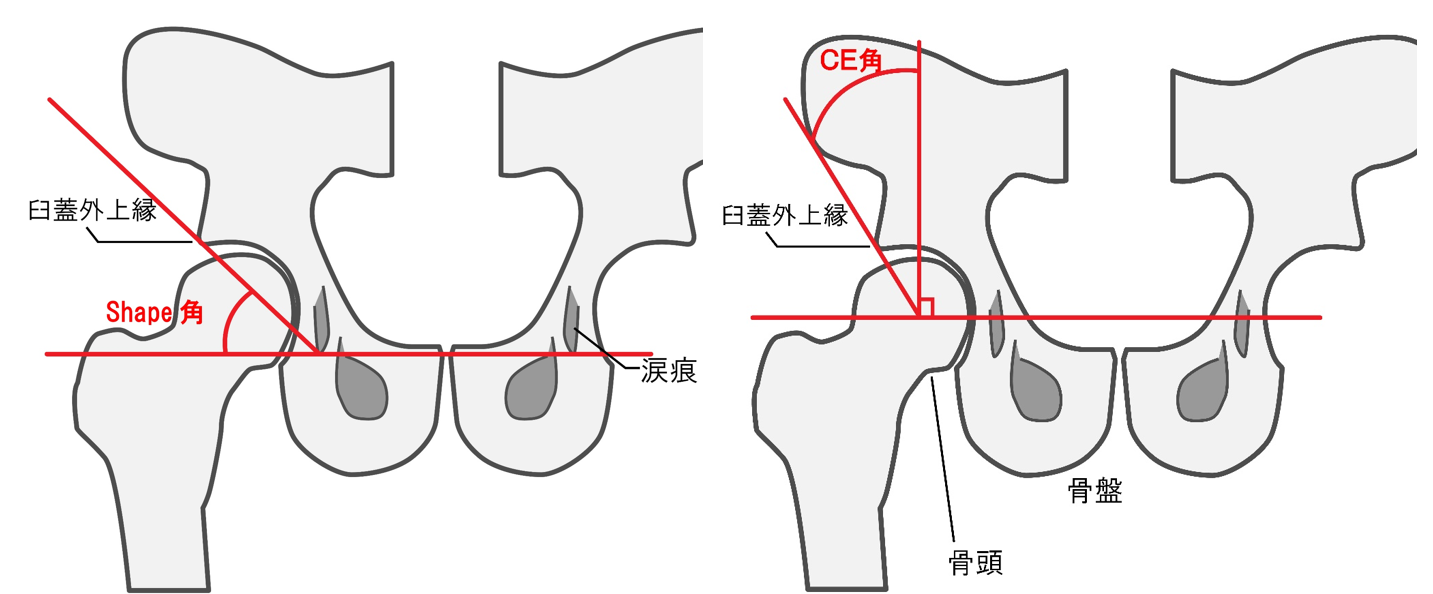
Sharp角とCE角
X線レントゲンで、大腿骨頭と骨盤の被覆率(どれだけ覆い被さっているか?)を評価するために、sharp角とCE角が用いられます。
Sharp角:「両涙痕下端を結んだ線」と「臼蓋嘴(臼蓋外側上縁)」のなす角度
- 正常値:男性・35~42°、女性:38~45°
- 異常値:男性・45°以上、女性・48°以上で臼蓋形成不全
CE角(center-edge-angle):「両骨頭を結ぶ線に降ろした垂線」と「臼蓋外側縁」のなす角度
- 正常値:30°以上
- 異常値:25°以下で臼蓋形成不全

変形性股関節症の症状
変形性股関節症は、現在の症状も含めて診断されます。
症状は主に3つです。
- 鼠径部痛
- 関節可動域制限(伸展、外転、内旋制限)
- 跛行(トレンデレンブルグ歩行)
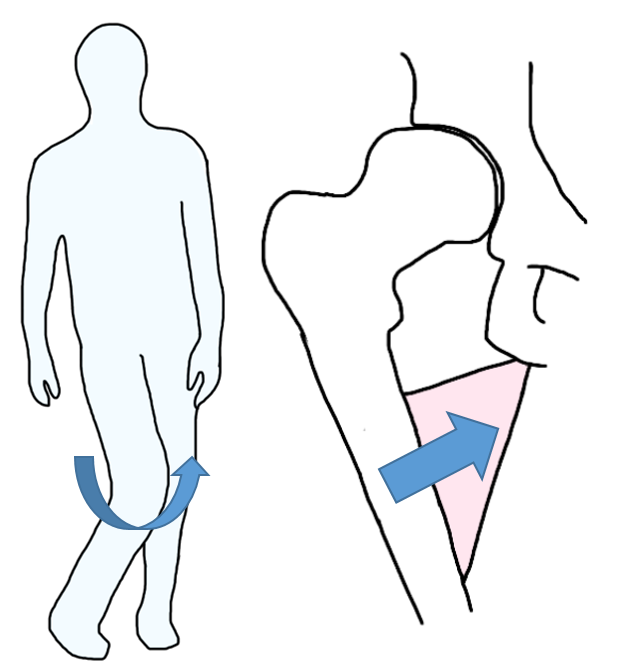
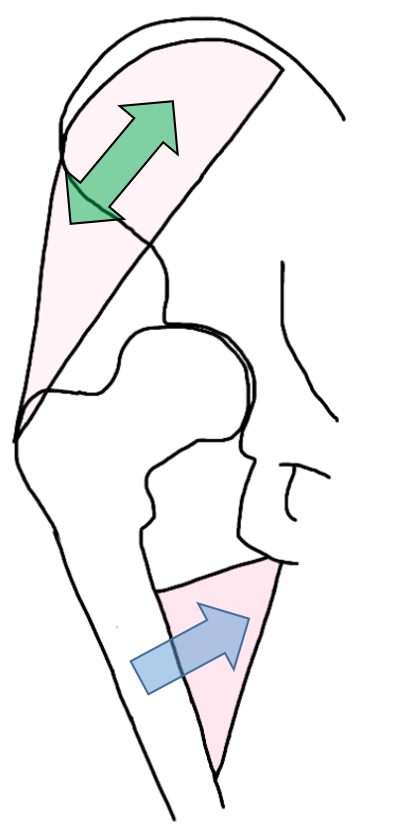
中でも特徴的なのは、関節可動域の内旋制限です。
初期は、関節包の腫脹による痛みの影響が強いため、最も股関節の靭帯が弛緩する「屈曲・外転・外旋」をとることが多く
末期になると、骨棘が前外側に発生することと、大腿骨頭が扁平化することにより「屈曲・内転・内旋」をとるようになります。
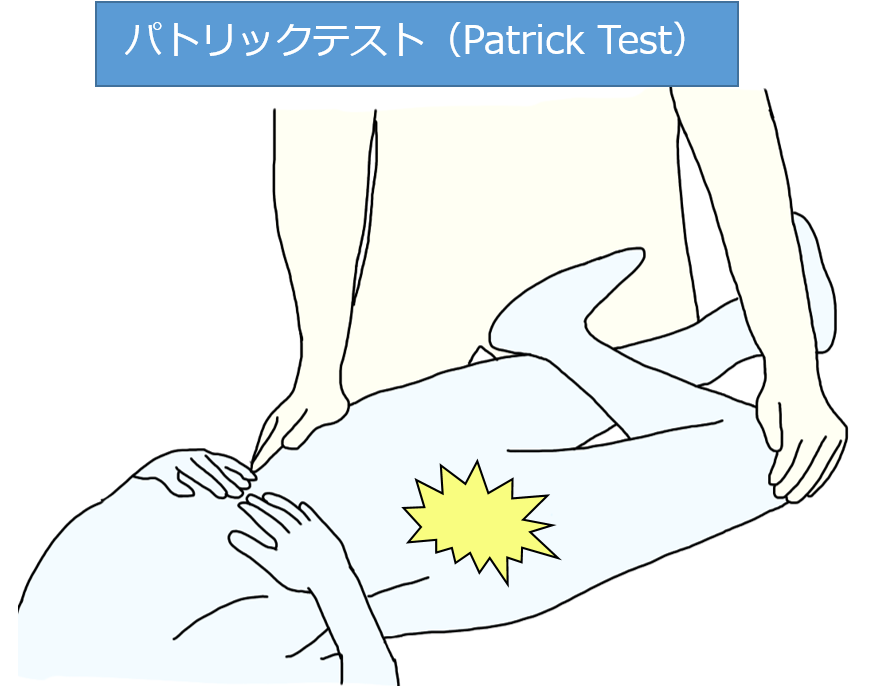
他に、整形外科テストの「パトリックテスト(Patrick Test)」がよく行われます。
- 方法:患側を屈曲、外転、外旋させ上から圧迫を加える。
- 陽性:鼠径部に疼痛が発生。軟骨股関節疾患・病変が疑われる。

変形性股関節症の評価

変形性股関節症での評価は、主に3つです!
- 疼痛
- 関節可動域
- 筋力
疼痛(変形性股関節症の痛みの原因を追求)
痛みが出現し易い箇所は「大転子、鼠径部、Scarpa三角部、大腿直筋腱、内転筋腱、仙腸関節」などです。
安静時、荷重時、歩行時など痛みが顕著に見られるタイミング、箇所を評価し、痛みの原因を追求していきましょう!
痛みの原因の例
- 軟骨・骨摩耗よる滑膜炎・関節包の炎症
- 仙腸関節や膝関節などの影響によるメカニカルストレス
- 股関節周囲筋の筋疲労、過緊張
当然、痛みの原因によりプログラムは大きく変更しますので、評価から推測、検証していくことが重要です。
VASなどで痛みを数値化を行い、リハビリプログラム実施前、実施後で痛みを評価して、その結果を考察していきましょう!

関節可動域
股関節の可動域制限は、靴・靴下の脱ぎ履き、和式トイレの使用などADL障害に繋がるため、把握しておく必要があります。
変形性股関節症において、可動域制限を来たしやすいのは「伸展、外転、外旋制限(屈曲・内転・内旋拘縮)」です。
末期となると伸展、外旋制限を来たしやすくなります。
しっかりとエンドフィールを感じて、触診+患者さんからの情報から、筋による伸張か?関節包か?もしくは骨によるものか?などを細かく推測していきましょう。
関連記事<<リハビリのROMexって?ストレッチとの違いは?関節可動域訓練の基礎とコツ
筋力
変形性股関節症は、患側の荷重量が減少するため、骨盤を支持する「中殿筋の筋力低下」が顕著に見られます。
また、骨頭扁平が進行することにより大腿骨が内転位となり、中殿筋が伸張され、筋力を発揮し辛い状態になります。
筋力評価はMMTなどにより評価されることが多いですが、数値化ができる筋力測定機器などがあればベストです。
その他の評価
日本でも最も用いられている総合評価基準は「日本整形外科学会股関節機能判定基準(JOA hip score)」です。
主に、身体評価+問診によって痛み、歩行能力、日常生活動作などを評価します。
変形性股関節症の評価は、主に疼痛・可動域・筋力ですが、他にも必要に応じて評価しておきましょう。
- BMI、肥満の有無
- 下肢の周径(筋力の程度や左右差)
- 下肢長(SMD、TMD)(脚長差の評価)
- アライメントの確認(腸骨稜、大転子の非対称性)
- 歩行分析(特にトレンデレンブルグ歩行の有無)
保存療法(リハビリテーション)

変形性股関節症の治療には、保存療法と手術療法があります。
痛みがあるものの、日常生活に障害が出ていないレベルであれば、積極的に保存療法を行いましょう。
硝子軟骨は再生できず、股関節は左右1ずつしかないので、基本的には股関節を長く、大切に使っていくことが大事です。
保存療法の目的
- 疼痛の緩和
- 病態進行の防止
- 下肢機能の維持
保存療法の種類
- 患者教育
- 運動療法
- 物理療法
- 装具療法
- 服薬
これらの保存療法を患者さんの個別性(病気分類、全身状態、年齢、性別、社会的背景など)を加味してリハビリのプログラムを組んでいきます。
患者教育
医療者がいくら注意したって、患者さん自身の認識が甘いと、保存療法に効果はありません。
保存的治療には、医療者に加えて患者さん自身の協力が必要不可欠です。そのため患者教育は重要です。
患者教育の主な内容
股関節の解剖、疾患の理解
日常生活環境の指導、改善
- 和式から洋式へ生活スタイルを変更する。
- トイレは和式から洋式へ
- 床に座るのではなく、ソファ、イスを使用する。
- 激しい運動、長時間の立ち仕事は控える。
セルフトレーニング(リハビリ)の指導
患者教育っていっても、まったく注意を守ってくれない患者さんってたくさんいますよね・・・
ついつい、守ってくれないと軟骨がすぐ擦り減りますよ!と、患者さんを恐怖でコントロールしてしまいがちですが
できれば、明るい希望を持てるような、患者教育をした方が良いです。
「これを守れば、趣味のハイキングが長くできますよ。旅行もいけるかもしれませんね。」などなど。
患者教育は、恐怖(2)、明るい未来(8)ぐらいの割合でお話するのがベストです。
運動療法
変形性股関節症のガイドラインでも運動療法が勧められており、疼痛の緩和、機能改善に有効であるとされています。
必ず行うべきなのですが、正しい方法での運動療法を行うことが重要です。
運動療法のポイント
- 骨盤の前後傾異常から、腰痛に発展しやすいため、腰痛の評価を早期に行う。
- 股関節屈曲・内転筋群を伸張し、股関節外転筋、伸筋群を強化する。
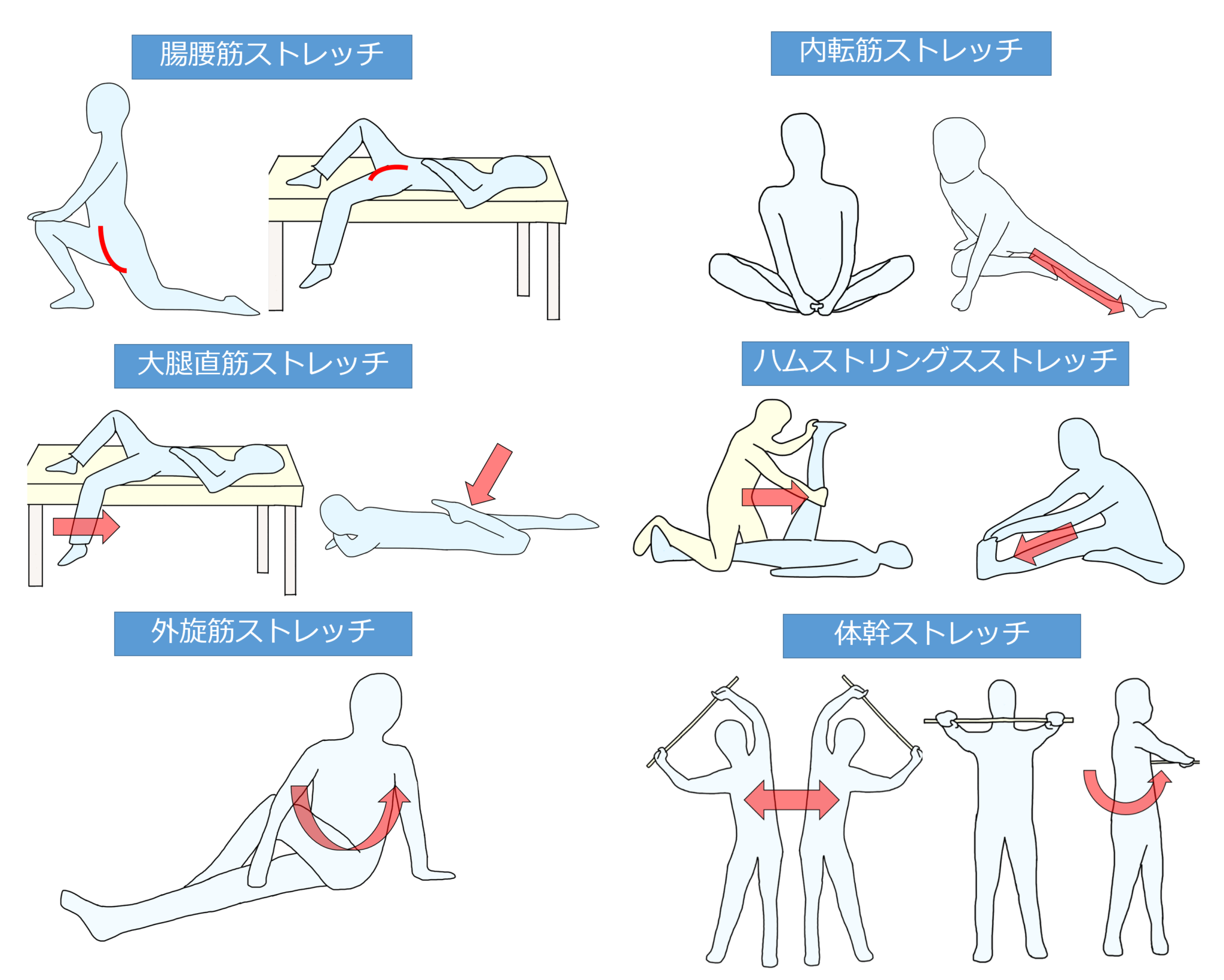
ストレッチ
股関節は、屈曲、内転、内旋拘縮となりやすいため、伸展・外転・外旋方向へストレッチを行い、関節可動域の拡大を図っていきます。
また股関節伸展、内外旋可動域は体幹の可動域にも影響するため、体幹伸展、回旋などのストレッチも早期から行いましょう。
リハビリの間だけ行うだけではなく、患者さん自身で行えるようセルフストレッチを指導しましょう。
関連記事<<ストレッチングの種類・方法・効果のまとめ
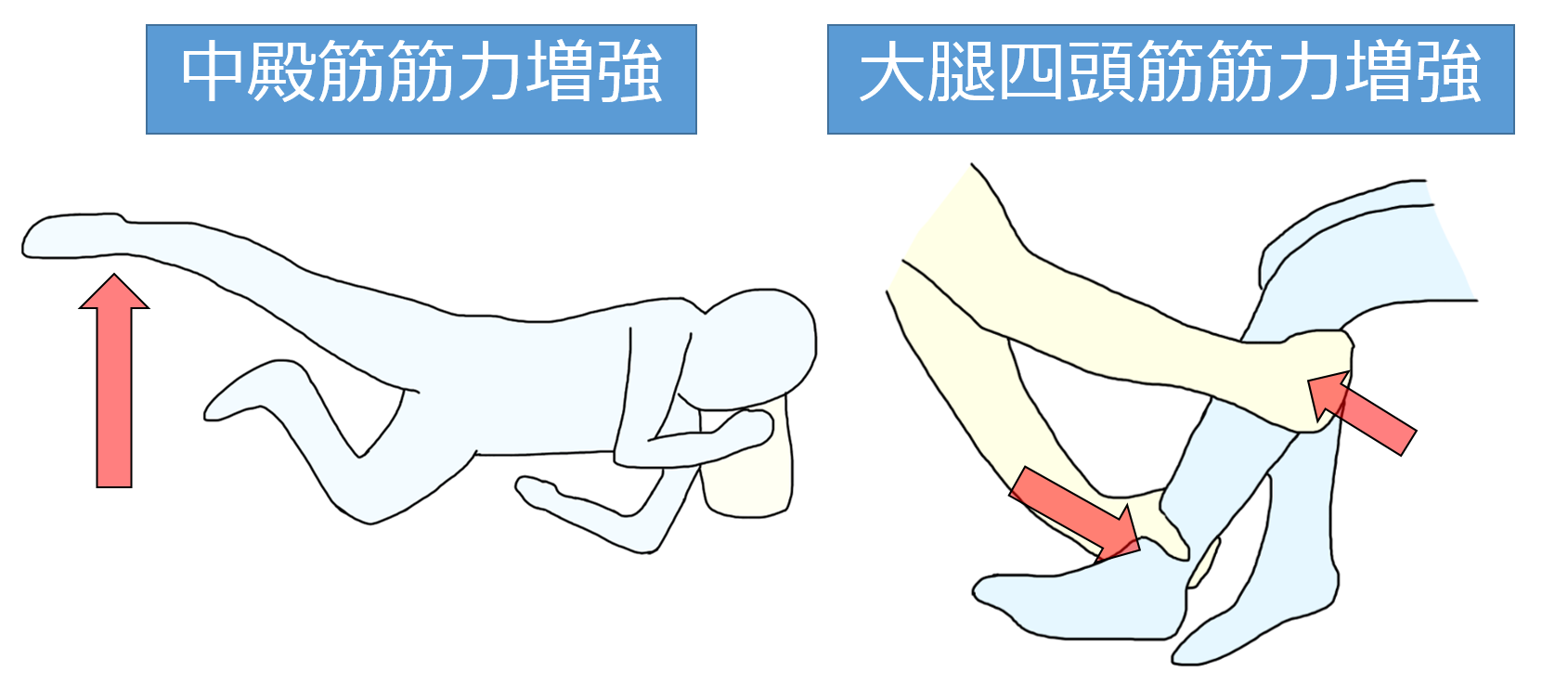
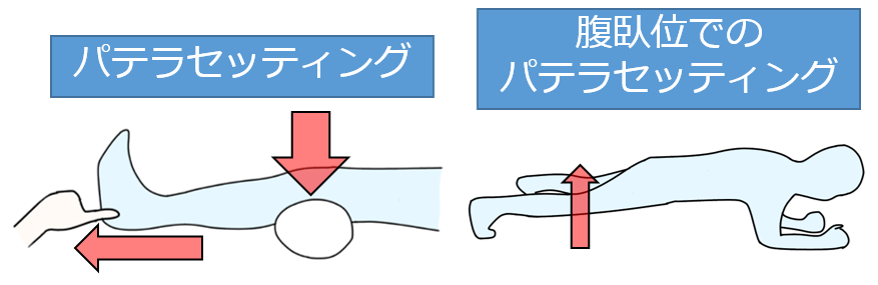
筋力増強トレーニング
股関節の安定化のため、中殿筋などの股関節周囲筋や膝関節周囲筋の筋力増強トレーニングを行います。
荷重位で痛みが発生する場合は、非荷重位で負荷量に注意しながら筋力増強を図りましょう。
徐々に炎症などが軽減し、荷重位でも疼痛の訴えがなくなれば、少しずつ荷重位での筋力増強トレーニング(スクワット・片脚立位等)を行っていきます。
特に筋力増強などのリハビリを行っている最中は、炎症4徴候(疼痛・熱感・腫脹・発赤)に注意して下さい。
有酸素運動・水中運動
有酸素運動や水中運動も推奨されています。
肥満や荷重位での痛みが顕著な方であれば、膝へのストレスが少ないため、ぜひ行うべきでしょう。
ウォーキングでも痛みのある方は、自宅で自転車エルゴメーターがおすすめです。
物理療法
物理療法は主に、疼痛緩和目的で行われます。
- ホットパック
- 温泉療法
- 超音波療法
温泉療法は3週間継続することで疼痛・身体機能が改善し、6か月後においても効果が持続する(Nguyen M:1997)といった報告や
超音波療法と理学療法を併用することで、治療後1か月、3か月の疼痛、機能、QOLの改善が得られる(Köybaşi M)という報告もあります。
よくリハビリの現場では、ホットパックで股関節周囲筋をリラックスさせた後に、少しずつ運動を行っていくことが多いです。
歩行補助具・装具療法
変形性股関節症は、荷重時に痛みを生じるため、歩行補助具(杖・歩行器)を使用して、体重を免荷するのは、疼痛の緩和に有効とされています。
また杖や歩行器によって、接地面積(支持基底面)が拡大するため、重心が動揺してもバランスが維持し易くなります。
痛みのある方で、外出時や長距離を歩行する場合などは必ず使用しましょう。
他にも、股関節装具(座骨支持長下肢装具・ヒッププロテクターなど)があります。
装具の主な目的は、股関節の動きを固定・制限することで、痛みを軽減させることです。
効果に限界があるかもしれませんが、ヒッププロテクターなどは容易に試せそうなので、痛みに困っている方は、一度チャレンジして良いかもしれません。
おすすめサポーター
日本整形外科専門医のドクターと共同開発された股関節サポーターです。
非常に固定力が強く安心できるサポーターで、口コミもまずまずです。
店頭で膝サポーターはよく販売していますが、股関節サポーターはほとんど置いてないので、ネットで買うことになると思います。
股関節サポーターに関しては下記の記事で解説していますので、一度ご参照下さい。
関連記事
手術療法
保存療法でも限界があり、日常生活が送れなくなった場合には、手術療法が適用になります。
手術療法は大きくわけて3つにわけられます。
- 関節温存術
- 関節固定術
- 人工関節置換術
関節温存術
主に、骨盤や大腿骨の骨を切って股関節の形を整える骨切り術が行われます。
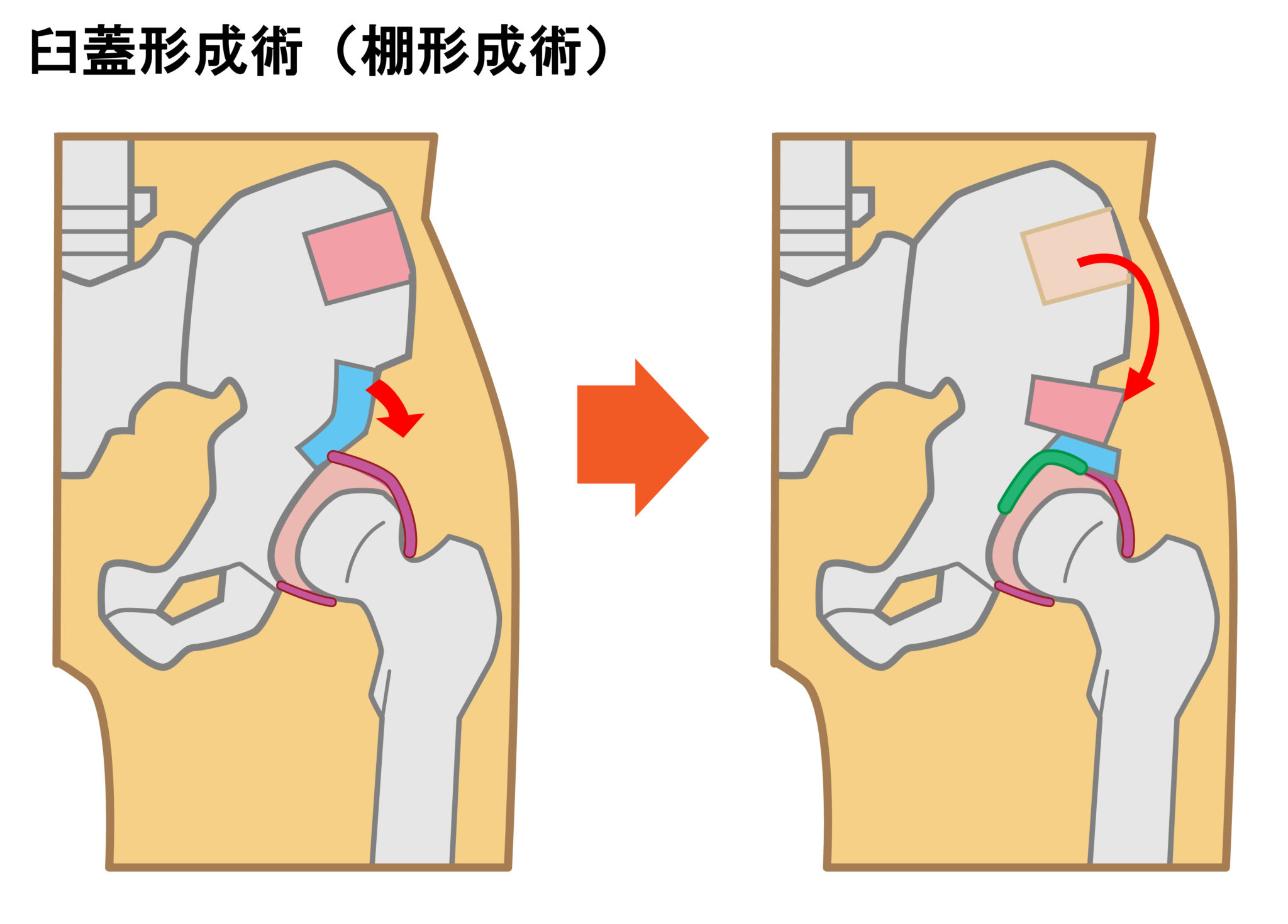
種類は多くあり、症例に適した手術方法が選ばれます。
- 大腿骨内反骨切り術
- 大腿骨外反骨切り術
- 臼蓋形成術
- キアリ骨盤骨切り術
- 寛骨臼回転骨切り術・関骨臼移動術
- 筋乖離術
関節固定術
人工股関節全置換術の精度が増えているので、適応は少なくなっています。
主に、若年者でTHAが適用ではなく、片側性の症例に有効とされています。
人工股関節置換術(THA)
寛骨臼にカップを入れ込み、寛骨臼にカップや、髄腔にステムを埋め込み場合によっては固定するために骨セメントを使用します。
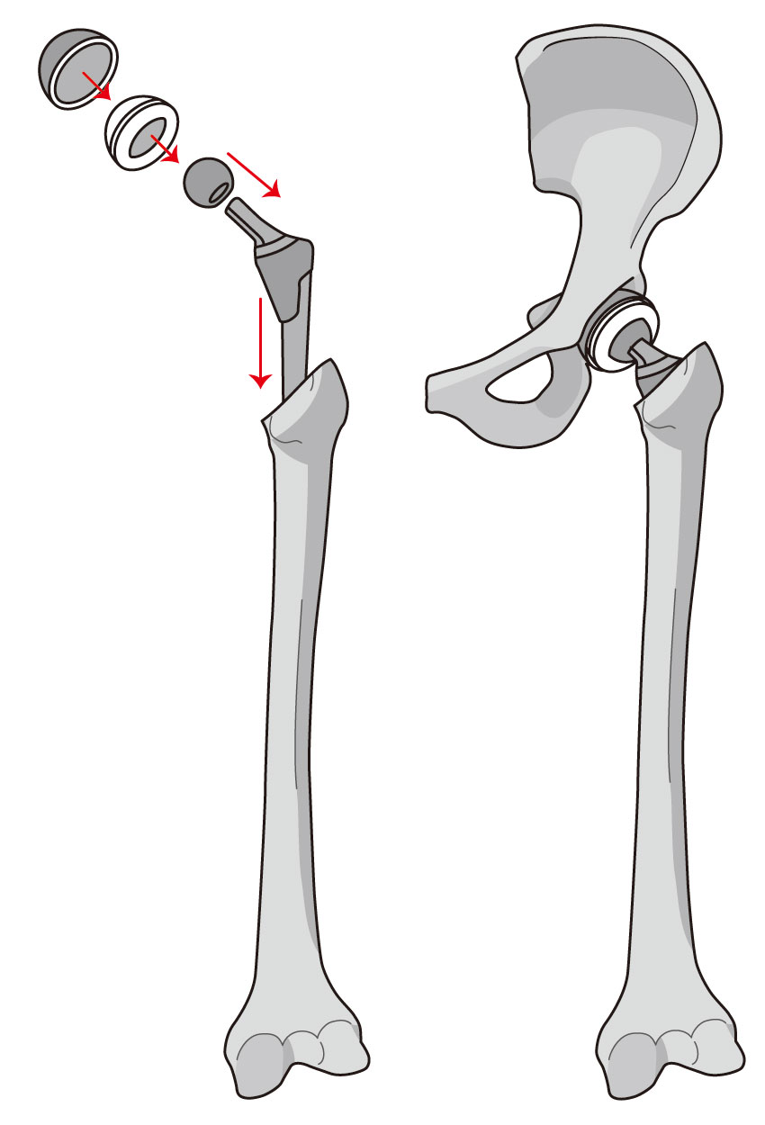
人工股関節置換術の種類は、主に3つほどあります。
- セメント非使用THA
- セラミックオンセラミックTHA
- メタルオンメタルTHA
まとめ
変形性股関節症について必要な知識やリハビリについてまとめました。
変形性股関節症の保存療法や予防に重要なことは「股関節を大事にする」ことだと思います。
激しい運動、スポーツなどは控えるべきですが、かといって何でも制限しすぎるとおもしろくないので、バランスが重要です。
股関節のどちらかが悪くなれば、立て続けに反対側も悪くなることが多いです。
早期に受診し、一般的な変形性股関節症の知識を学び、すぐにでも保存療法を始めましょう。





